维生素D缺乏继发甲状旁腺功能亢进症患者的临床特点
来源:CSOBMR 发布日期:2019-01-17 13:31:53浏览:12512次
作者:许玉萍1,2 姜艳2 王鸥2 李梅2 邢小平2 董进1 夏维波2
单位:
1、山西医科大学附属第一医院内分泌科
2、中国医学科学院 北京协和医学院 北京协和医院内分泌科 国家卫生健康委员会内分泌重点实验室
摘要:目的 分析3例严重维生素D缺乏继发甲状旁腺功能亢进症患者的临床特点及治疗策略。方法 收集确诊为维生素D缺乏继发甲状旁腺功能亢进患者3例,对其进行详细的病史采集和体格检查,生物化学指标测定及影像学检查。结果 患者1、2起病隐匿,临床症状不典型;患者3有长期双下肢乏力,全身疼痛,进行性加重的活动障碍及身高变矮。实验室检查结果:血25羟维生素D(25 hydroxyvitamin D,25OHD)低于检测值下限(<8.0 μg/L),甲状旁腺素(parathyroid hormone,PTH)水平升高,碱性磷酸酶(alkaline phosohatase,ALP)及Ⅰ型胶原C端肽(C-terminal telopeptide of type 1 collagen,β-CTX)升高。双能X线吸收检测仪(dual energy X-ray absorptiometry,DXA)检测骨密度,提示骨密度显著降低。给予维生素D联合钙剂治疗3个月后,患者临床症状好转,随着25OHD水平升高,血PTH及骨转换标志物水平均下降,骨密度检查可见骨量增加。结论 维生素D缺乏在人群中普遍存在,由于早期缺乏临床症状易被忽视,但当其引起继发性甲状旁腺功能亢进时,会对骨骼产生严重影响,导致骨转换增加,骨量流失加快,摔倒及骨折风险增加等。因此,应重视维生素D缺乏的早期防治,避免发生继发性甲状旁腺功能亢进。
关键词:维生素D缺乏;继发性甲状旁腺功能亢进;骨密度
维生素D是一种重要的内分泌激素,其主要来源包括日光照射皮肤合成、食物及补充添加。在体内,维生素D的主要作用是促进钙、磷在肠道吸收,通过抑制甲状旁腺素的释放,维持血清钙磷稳定,保证骨骼健康。当机体缺乏维生素D时,肠钙吸收减少,易继发甲状旁腺功能亢进,导致骨转换活跃,骨量减少及骨折风险增加等。这种现象在老年人这一维生素D缺乏的易感人群中尤为常见。本研究对3例严重维生素D缺乏继发甲状旁腺功能亢进症患者进行分析,总结病例特点,结合文献在治疗方法上进行讨论,以提高对该疾病的认识,避免严重维生素D缺乏继发甲状旁腺功能亢进引起的骨损害。
对象与方法
对象
收集2016年10月至2017年5月就诊于北京协和医院内分泌科,确诊为维生素D缺乏继发甲状旁腺功能亢进症3例患者的临床资料。3例患者均为成年起病,且无阳性家族史。
方法
对患者进行详细病史采集,包括患者的生活方式、饮食特点、日照、疼痛、身高变化和活动状况等;进行全面体格检查;采取空腹血及24 h尿液进行如下检查:肝功能、肾功能、血钙磷水平、甲状旁腺素(parathyroid hormone,PTH)、Ⅰ型胶原C端肽(C-terminal telopep-tide of type 1 collagen, β-CTX)、碱性磷酸酶(alkaline phosphatase,ALP),25羟维生素D(25 hydroxyvitamin D,25OHD)、1,25双羟维生素D[1,25-dihydroxyvitamin D, 1,25(OH)2D],以及24 h尿钙、磷(24 hUCa、P)等;拍摄胸腰椎正侧位和骨盆X线片;采用双能X线骨密度仪(Lunar Prodigy)进行腰椎正位和右侧股骨近端骨密度测量。
结果
临床资料
患者1为女性,38岁,患者2为男性,66岁。两患者起病均较隐匿,临床症状缺乏典型性,因检查发现“血ALP轻度升高”就诊;患者3为女性,61岁,因“双下肢乏力、全身骨痛、活动困难5年”就诊。该患者活动困难进行性加重需要轮椅辅助活动,身高变矮(约4~5 cm)。除患者2有日晒过敏及脂溢性皮炎史外,3例患者无其他特殊病史,就诊前均未出现手足抽搐、麻木,未发生过骨折,无肝肾疾病史及慢性腹泻史,未服用影响骨代谢的药物或维生素D制剂。因活动受限等原因,3例患者日照及外出活动均较少,日光曝露不足,饮食多以素食为主,家族中无与患者类似症状。
生物化学指标
3例患者就诊时血25OHD水平均低于参考值下限,为严重维生素D缺乏,血ALP、PTH水平明显升高,患者3的相关指标改变更为显著。患者1、3还存在骨转换标志物β-CTX的升高。3例患者血钙和24 h尿钙正常、偏低或低于正常,肝肾功能未见异常(表 1)。
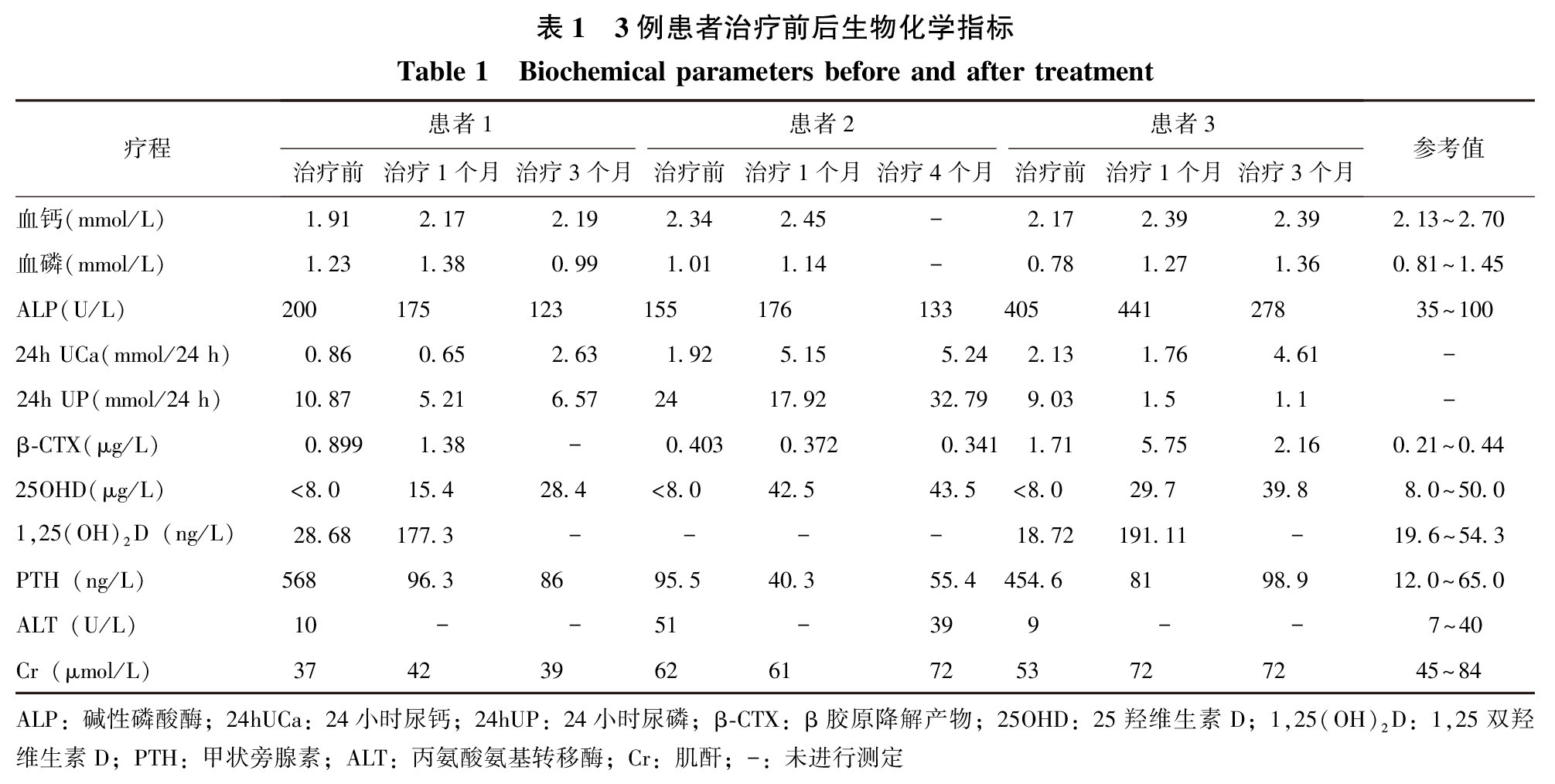
骨密度及影像学检测情况
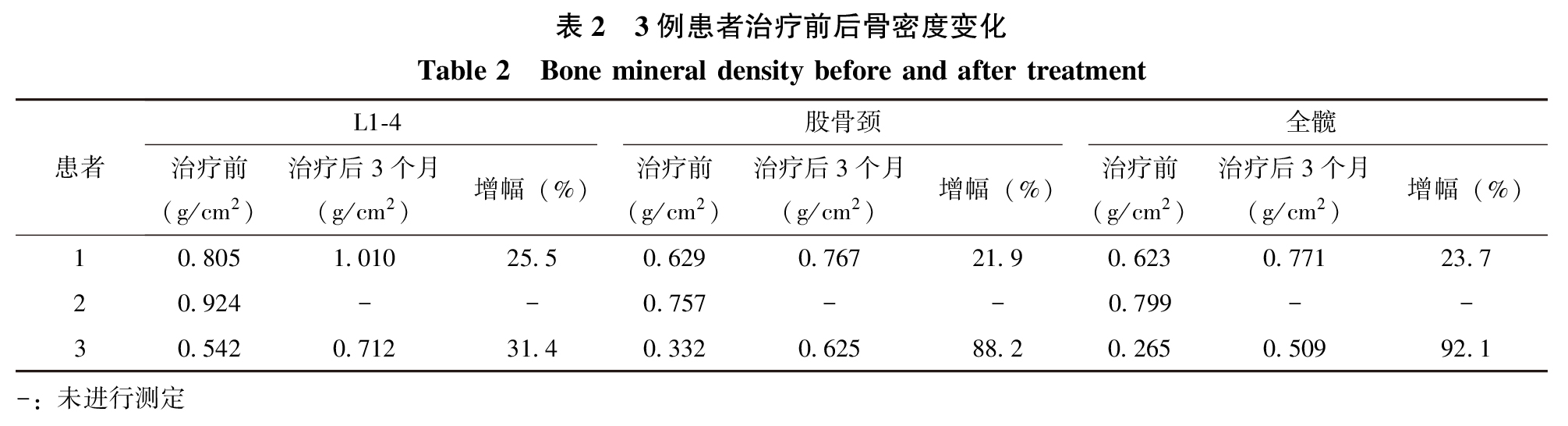
患者1、3腰椎、股骨区骨密度检查均提示骨密度明显降低(T值<-2.5),患者2骨密度检查提示骨量减少(T值=-1.8)。患者3的胸腰椎正侧位相及骨盆正位相提示诸骨骨质密度明显减低,同时存在L1-3椎体双凹变形,全身骨显像也符合骨软化症;患者1、2腰椎正侧位相未见异常,骨盆相示骨质疏松样改变。
治疗经过
3例患者一经确诊均给予生活方式干预,增加日晒和饮食中的钙摄入。同时3例患者均予以维生素D3(英康利,胆维丁乳)联合碳酸钙片(协达利)治疗,剂量均为元素钙400 mg,3次/d,维生素D3的剂量随疗程的变化分别为:患者1:3.75万IU/周,共3个月,之后改为3.75万IU/月剂量维持;患者2:15万IU/首次,3.75万IU/2周,共4个月,之后改为3.75万IU/月剂量维持;患者3:15万IU/首次,3.75万IU/周,3个月复诊后仍为该剂量维持。3例患者经过治疗,骨痛症状基本消失,患者3治疗1个月后可慢速行走,3个月后可正常行走并从事简单体力活动,生活质量明显改善。生物化学指标可观察到随着25OHD水平升高,血PTH及骨转换标志物水平均下降,骨密度检查可见骨量增加(表 2)。
讨论
病例特点:3例患者起病隐匿,临床症状缺乏特异性或有严重骨痛和活动受限。患者血PTH均升高,但血钙正常、偏低或低于正常,肝肾功能未见异常,因此考虑其PTH升高系继发性甲状旁腺功能亢进。引起继发性甲状旁腺功能亢进的病因包括慢性肾病、骨软化症、肠吸收不良综合征、维生素D缺乏与羟化障碍等。通过病史询问,3例患者并没有长期腹泻、消化不良史,也无慢性肾脏病史,血Cr正常,且患者均为成年起病,家族中无与患者类似情况,结合患者日照及室外活动较少生活史,考虑维生素D缺乏可能性最大,血25OHD水平均低于可测值下限,说明存在严重维生素D缺乏致继发性甲状旁腺功能亢进。
维生素D缺乏是指体内维生素D严重消耗。由于维生素D合成途径的特殊性,使得日光曝露不充分成为维生素D缺乏最常见病因。目前国际上对维生素D缺乏的标准尚未达成共识,本研究采纳的是美国医学研究所(Institute of Medicine,IOM)给出的定义,当血清25OHD<20 μg/mL(50 nmol/L)时,认为存在维生素D缺乏。对比本研究中3例患者,25OHD均低于检测值下限(<8 μg/mL),处于维生素D严重缺乏的状态。维生素D最主要的作用是通过与维生素D受体(vitamin D receptor,VDR)结合促进肠道钙磷的吸收,当其缺乏时,没有充足的钙磷沉积,胶原蛋白基质矿化障碍,造成儿童佝偻病及成人骨软化症的典型征象,尤其是老年患者,更会增加骨折风险。近些年的研究还表明,低25OHD还与自身免疫性疾病、心血管疾病、肺部疾病及代谢性疾病等的发生相关,本研究中3例患者除骨骼影响外,未出现其他系统累及表现。
大多数维生素D缺乏患者并没有临床症状,被认为不需要立即治疗。但是,血清中25OHD的轻度降低却会继发PTH升高,导致骨转换增加、骨质流失及骨折风险增加等。既往有文献报道,在维生素D缺乏的老年女性中,甲状旁腺功能亢进的比例可达17.1%,且该类人群更易出现肌力减少。可见,维生素D缺乏不仅影响骨骼健康,更会对肌力造成影响。Li等对我国五大城市骨转换生物化学指标的研究中,纳入1 436名城市健康居民,其中维生素D缺乏者有57.0%,更有6.9%发生了继发性甲状旁腺功能亢进。研究显示,在50岁以上的维生素D缺乏或不足的人群中,继发性甲状旁腺功能亢进的比例为6.3%。同时,Saliba等对25OHD和PTH关系研究显示,在肾功能正常的人群,维生素D缺乏继发甲状旁腺功能亢进比例较前两项研究更高,该研究显示当25OHD<12 nmol/L时,PTH接近130 ng/L,并未像本研究达到如此高的水平,另外由于研究对象未出现相应的临床表现,该研究并未对研究人群的临床症状进行分析。由此可见,不仅维生素D缺乏在人群中的患病率很高,由其引起的继发甲状旁腺功能亢进也并不罕见,只是由于早期缺乏典型临床症状,未引起重视。而且,对于门诊患者,血25OHD测定并不作为一项常规检查,甚至在一些基层医院尚不能进行25OHD的测定,这无疑会延长该类患者诊治的时间,使患者得不到及时有效的治疗。
对于维生素D缺乏引起的继发性甲状旁腺功能亢进,一经确诊要立即开始治疗,主要是补充维生素D和钙剂。疗程包括短期负荷治疗和长期维持治疗。短期治疗是指通过给予负荷剂量的维生素D快速纠正继发性甲状旁腺功能亢进,从而抑制PTH分泌,降低骨转换水平。负荷剂量的多少应根据患者基础维生素D水平及功能状态而异,一般建议成人先给予大剂量(6 000 IU/d或50 000 IU/周×8周)治疗,最好使血清25OHD水平达到30 μg/L,此后维持1 500~2 000 IU/d。也有研究显示单次给予60万IU维生素D3可以快速纠正维生素D缺乏,不仅可以维持血清25OHD理想水平持续3个月,还可快速纠正继发性甲状旁腺功能亢进,降低骨转换,减小骨折风险。但近期的另一项研究却显示,每年单次给予50万IU维生素D,1个月可使患者的25OHD水平从20 μg/L升至48 μg/L,但跌倒和骨折风险却增加。考虑到单次大剂量给药的不一致性及安全性,本研究采用的是负荷剂量分次给,然后进入维持状态。综合本研究患者存在继发性甲状旁腺功能亢进的情况,还应给予适量钙剂的补充。早期Malabanan等的研究,通过治疗(维生素D 25万IU/周,钙剂1 000~1 500 mg/d×8周)使25OHD水平增加至25 nmol/L以上评估对PTH浓度的影响,研究发现基线25OHD水平越低,治疗后PTH下降幅度越大,当基线25OHD为50~60 nmol/L时,治疗前后PTH无统计学差异,因此,研究者认为49岁以上的成人应使血清25OHD至少大于50 nmol/L以抑制PTH分泌。
本研究3例患者规律治疗1个月后,25OHD都明显升高,治疗3个月后更趋于稳定。在维生素D状况改善的同时,继发性甲状旁腺功能亢进也得到纠正。值得注意的是,3个月复查时患者2、3血PTH相较于第1个月复查时有所升高,考虑可能与首次给予15万IU维生素D之后剂量减小,25OHD在体内浓度变化相关。除PTH下降外,骨转换标志物ALP、β-CTX也均下降,且疗程中未出现高钙血症及高尿钙,以此可将其与原发性甲状旁腺功能亢进相鉴别。3例患者经过维生素D及钙剂的补充后,3个月时骨密度明显增加,影像学骨软化症的改善可能需要更久。
预防维生素D缺乏最安全有效的方法就是增加日晒,但是由于气候及空气质量等原因,很多地方不能满足人群日光曝露的需求,这就需要补充维生素D。最新版《维生素D及其类似物应用共识》指出,对0~1岁及1~18岁维生素D缺乏人群,建议用D2或D3 2 000 IU/d或50 000 IU/周,6周使血清25OHD水平达到30 μg/L以上,继而分别以400~1 000 IU/d及600~1 000 IU/d维持;对维生素D缺乏的所有成年人,建议用50 000 IU/周或6 000 IU/d的D2或D3 8周使血清25OHD水平达到30 μg/L,继而以1 500~2 000 IU/d维持; 对于伴有肥胖或肠道吸收不良的患者则需要增加维生素D补充剂量。
本研究通过对3例严重维生素D缺乏继发甲状旁腺功能亢进的病例进行分析,旨在唤起对维生素D缺乏的重视,避免引起继发性甲状旁腺功能亢进对骨骼健康及肌力状况造成损害。